慢粒单吧「慢粒单还是急单一波三折终见分晓」
王珏 | 江苏省无锡市人民医院
郑潇寒 | 江苏省南京脑科医院
【前 言】
单核细胞系统是有名的百变大咖,形态极为多变,识别起来颇有难度;尤其是幼稚单核细胞与成熟单核细胞的区分,是很多形态学工作者非常头痛的问题,因为这关系到患者的诊断究竟为何[1-3],是急性单核细胞白血病/急性粒-单核细胞白血病(AML-M5/M4),还是慢性粒-单核细胞白血病(CMML)?一念之差,就会有完全不同的诊断、治疗和预后。我们分享的是一例诊断过程一波三折

孙伟娜 | 河南省安阳地区医院
王珏 | 江苏省无锡市人民医院
郑潇寒 | 江苏省南京脑科医院
【前 言】
单核细胞系统是有名的百变大咖,形态极为多变,识别起来颇有难度;尤其是幼稚单核细胞与成熟单核细胞的区分,是很多形态学工作者非常头痛的问题,因为这关系到患者的诊断究竟为何[1-3],是急性单核细胞白血病/急性粒-单核细胞白血病(AML-M5/M4),还是慢性粒-单核细胞白血病(CMML)?一念之差,就会有完全不同的诊断、治疗和预后。我们分享的是一例诊断过程一波三折的单核系白血病。
【案例经过】
患者女性,29岁,妊娠18周 ,5天前下雪受凉后出现咳嗽,为阵发性干咳,夜间加重,伴咽痛,偶有白痰,自服“板蓝根”效果不佳。2天前无诱因出现腹泻,为糊状便,4-5次/天,色正常。1天前就诊于当地卫生院,测体温高,最高40℃,无畏寒、寒战,考虑为“急性胃肠炎”,但输液治疗依然效果不佳。遂转至某妇幼保健院,期间查血常规,发现白细胞高,单核细胞比例高,贫血,血小板减少,外周血涂片可见异常细胞。
患者为进一步治疗转至地区医院。
体格检查:体温36.7℃,脉搏70次/分,呼吸20次/分,血压99/60mmHg,贫血貌,左膝部可见瘀斑,全身浅表淋巴结无肿大,胸骨无叩压痛,肝脾肋下未触及,但B超示脾大,咽充血,扁桃体不大。
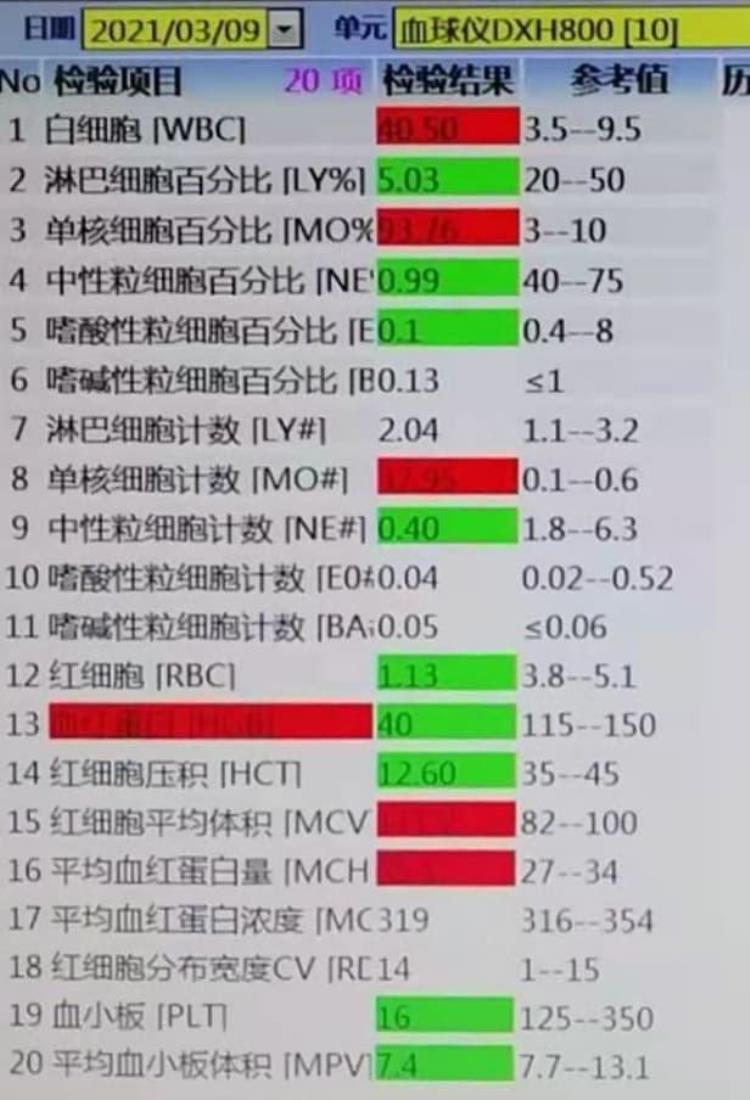
血常规:WBC 40.50×10^9/L,Mono# 37.97×10^9/L(93.76%),RBC 1.13×10^12/L,Hb 40g/L,HCT 12.6%,MCV 111.5fl,MCH 35.4 pg,MCHC 319 g/L,PLT16×10^9/L。
外周血涂片如下:
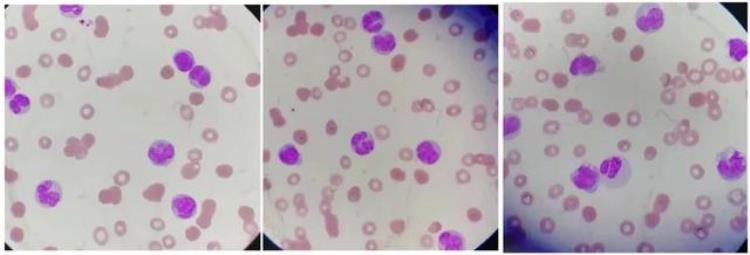
可见单核系的细胞增多,胞体较大,多为圆形,胞质量多少不等,蓝灰色不透明,可见空泡;胞核形状多变,核染色质细致,存在凹陷、折叠、扭曲,核仁不明显。
是幼稚单核细胞还是成熟单核细胞?笔者认为还是成熟单核细胞为主,部分为幼稚单核细胞;另有少量粒系细胞,似有颗粒减少。笔者当时的印象:CMML?
外周血形态学报告:
生化:LDH 923U/L,HBDH 718U/L
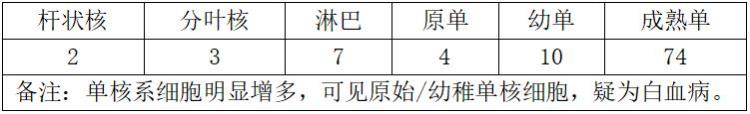
骨髓涂片如下:

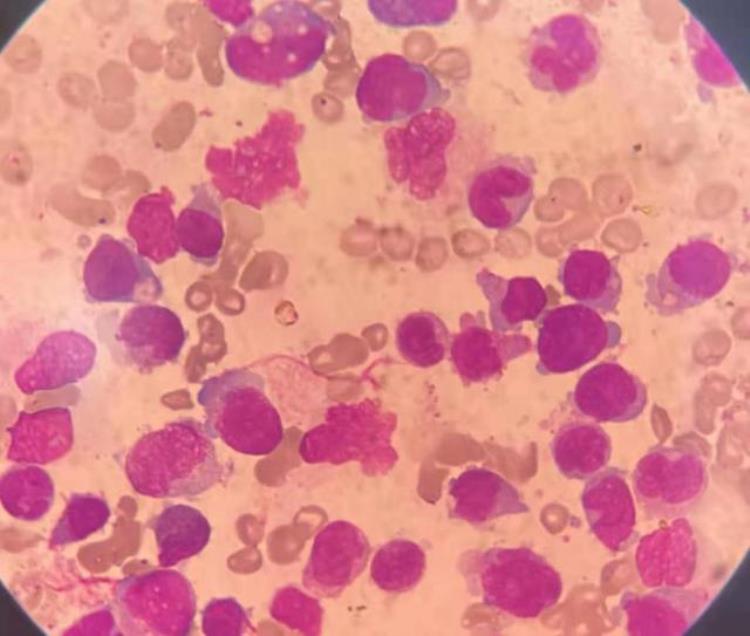
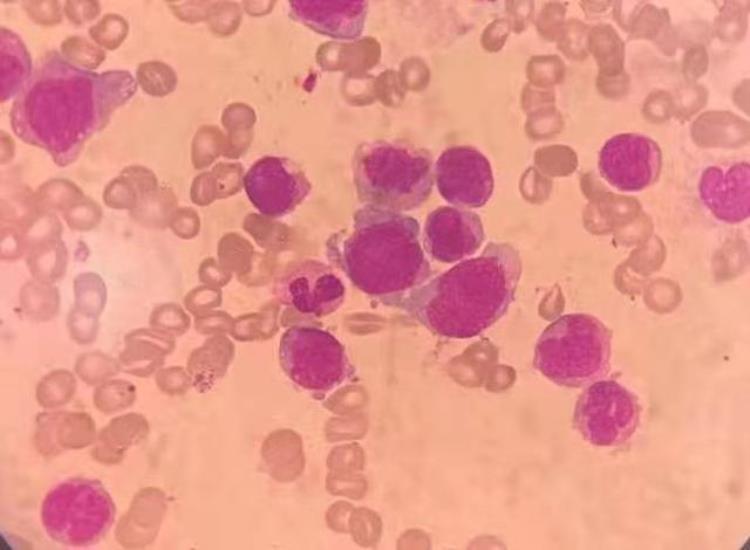

骨髓似乎和外周血有所不同,原始和幼稚的单核细胞相对比较多,未见嗜酸性粒细胞。骨髓细胞形态学报告如下:
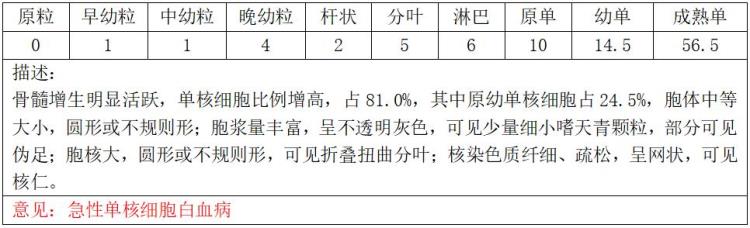
但免疫分型的结果让笔者感到吃惊:

单核细胞异常增生,占74.43%(GATED,蓝色的细胞群),主要为成熟单核细胞的表型,基本没有圈到原始细胞(GATEB,红色的细胞群,数量很少)。
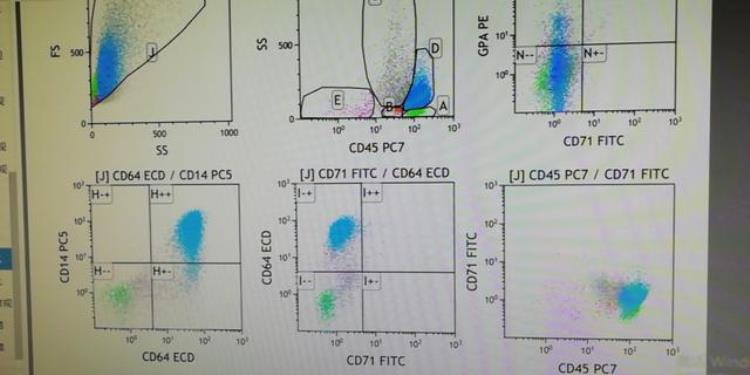
故负责流式的老师认为,本例应该不是急性白血病,不排除CMML。
这让人感到非常困惑。笔者觉得自己在骨髓中看到的很多细胞都是比较典型的原幼单核细胞,难道看错了?正当笔者和临床医生困惑不已的时候,外送的染色体核型分析和分子病理的报告回来了,检测结果又一次让我们大吃一惊:
细胞遗传学:
48,XX, 8,inv(16)(p13.1q22), 22[16]/ 46,XX[4]

分子病理(AML相关基因突变检测):
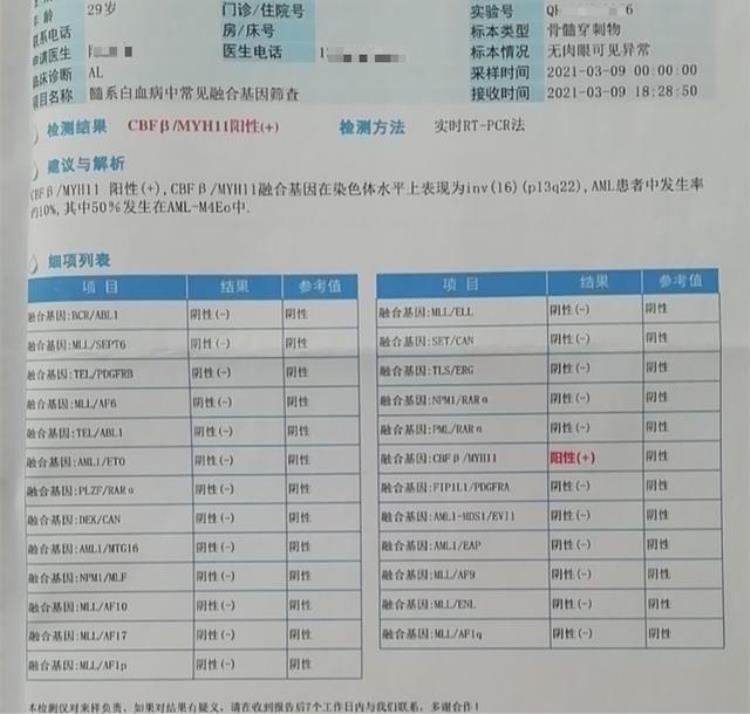
CBFB-MYH11融合基因为阳性。
根据WHO造血与淋巴组织肿瘤分类(2016),具有CBFB-MYH11融合基因的患者,即使原始细胞≤20%,仍应诊断为急性髓系白血病(AML),故本例的诊断应该是AML伴inv(16)(p13.1;q22)或t(16;16)(p13.1;q22);CBFB-MYH11!
【文献学习】
一、AML伴inv(16)(p13.1;q22)或t(16;16)(p13.1;q22);CBFB-MYH11 [1-3]
这是一种伴有重现性遗传学异常的AML,可发病于各年龄段,以中青年居多;有时候,髓系肉瘤为该病的首发或复发表现。其形态学的一般特征为:外周血/骨髓原始细胞≥20%,骨髓中各阶段中性粒细胞,单核细胞分别≥20%,颗粒异常的嗜酸性粒细胞≥5%。实际上,异常嗜酸性粒细胞是其主要形态学特征。
需要注意的是,少数病例可能没有inv(16)的证据,这是因为inv(16)是细微的异常,常规核型检查不易检出,但可通过分子生物学方法(如FISH和RT-PCR)证实CBFB-MYH11的存在。
WHO还提到,部分AML伴inv(16)或t(16;16);CBFB-MYH11的病例,原始细胞达不到诊断AML所需的阈值(≥20%),但诊断该病时不需要原始细胞达到阈值。
一般来说,AML伴inv(16)(p13.1;q22)或t(16;16)(p13.1;q22);CBFB-MYH11的患者具有较高的完全缓解率和较长的总生存期,但WHO造血与淋巴组织肿瘤分类(2016)也指出,高龄、高白细胞计数、FLT3突变(尤其是酪氨酸激酶域的突变,FLT3-TKD),8号染色体三体提示患者的预后较差。
二、CMML
谈到CMML,首先要谈骨髓增生异常/骨髓增殖性肿瘤(MDS/MPN)这类疾病。
骨髓增生异常/骨髓增殖性疾病(MDS/MPD)是2001年WHO造血组织和淋巴组织肿瘤分类中新设立的一大类髓系肿瘤[1],2008年版WHO分类中更名为骨髓增生异常/骨髓增殖性肿瘤(MDS/MPN) [2]。
其特征是患者就诊时的临床和血液学表现兼有MDS和MPN的特点,如骨髓髓系细胞中1系或2系过度增殖且为有效造血,导致外周血中该系细胞增多,伴或不伴发育异常;而髓系细胞中另外的1/2系却明显发育异常且为无效造血,导致外周血中该系细胞减少且形态异常。
这类患者不符合MPN或MDS中任何一个已知疾病的诊断标准。因而将它们归为另一个大类MDS/MPN。2016年版WHO造血与淋巴组织肿瘤分类已明确,骨髓增生异常/骨髓增殖性肿瘤伴环形铁粒幼细胞和血小板增多(MDS/MPN-RS-T)为骨髓增生异常/骨髓增殖性肿瘤(MDS/MPN)的一个独立的亚型[3]。
故WHO2016年版骨髓增生异常/骨髓增殖性肿瘤(MDS/MPN)分类包括:
1、CMML
2、aCML,BCR/ABL-(不典型慢性髓系白血病)
3、JMML(幼年型粒单核细胞白血病)
4、MDS/MPN-RS-T(骨髓增生异常/骨髓增殖性肿瘤伴环形铁粒幼细胞和血小板增多)
5、MDS/MPN-U(骨髓增生异常/骨髓增殖性肿瘤,不能分类)
CMML是一种外周血单核细胞绝对值>1.0× 10^9/L,单核细胞≥WBC计数10%,可伴形态学发育异常,骨髓及外周血原始细胞<20%的疾病,有潜在的向急性白血病转化的风险。
CMML准确的发病率尚不明确。CMML中位诊断年龄为65-70岁,年轻人很少见。由于CMML总的发病率较低、临床特征有很大的异质性且对其认识不足,因此关于其诊断和治疗进展较缓慢。
但近几年随着免疫分型、二代测序(NGS)等技术的发展,临床医生对其认识逐渐提高。中华血液学杂志已在今年年初发布了《慢性粒-单核细胞白血病诊断与治疗中国指南(2021年版)》。指南中提到,非特异性酯酶等细胞化学染色有助于原始单核细胞和幼稚单核细胞的确认。单核细胞应区分正常(成熟)和异常(不成熟,immature)单核细胞[4]。
WHO给出的CMML的诊断标准为[3]:
A、外周血单核细胞持续增多(>1.0× 10^9/L),单核细胞≥WBC计数10%。
B、不符合WHO BCR-ABL阳性CML、PMF、PV、ET诊断标准。
C、PDGFRα、PDGFRβ、FGFR1重排阴性,PCM1-JAK2突变阴性(尤其是伴有嗜酸性细胞增多时),骨髓及外周血(髓系)原始细胞<20%,一系或多系(髓系)病态造血。
D、如果未见病态造血或者病态造血少见,则需满足以下条件可诊断:
1.存在获得性克隆细胞或分子遗传学异常
2.单核细胞增多持续至少3个月
3.排除其他单核细胞增多的原因(如感染、炎症和肿瘤)
三、异常(不成熟)单核细胞
异常(不成熟)单核细胞是WHO造血与淋巴组织肿瘤分类2008提出的新概念[2],并延续到在WHO2016中[3]:
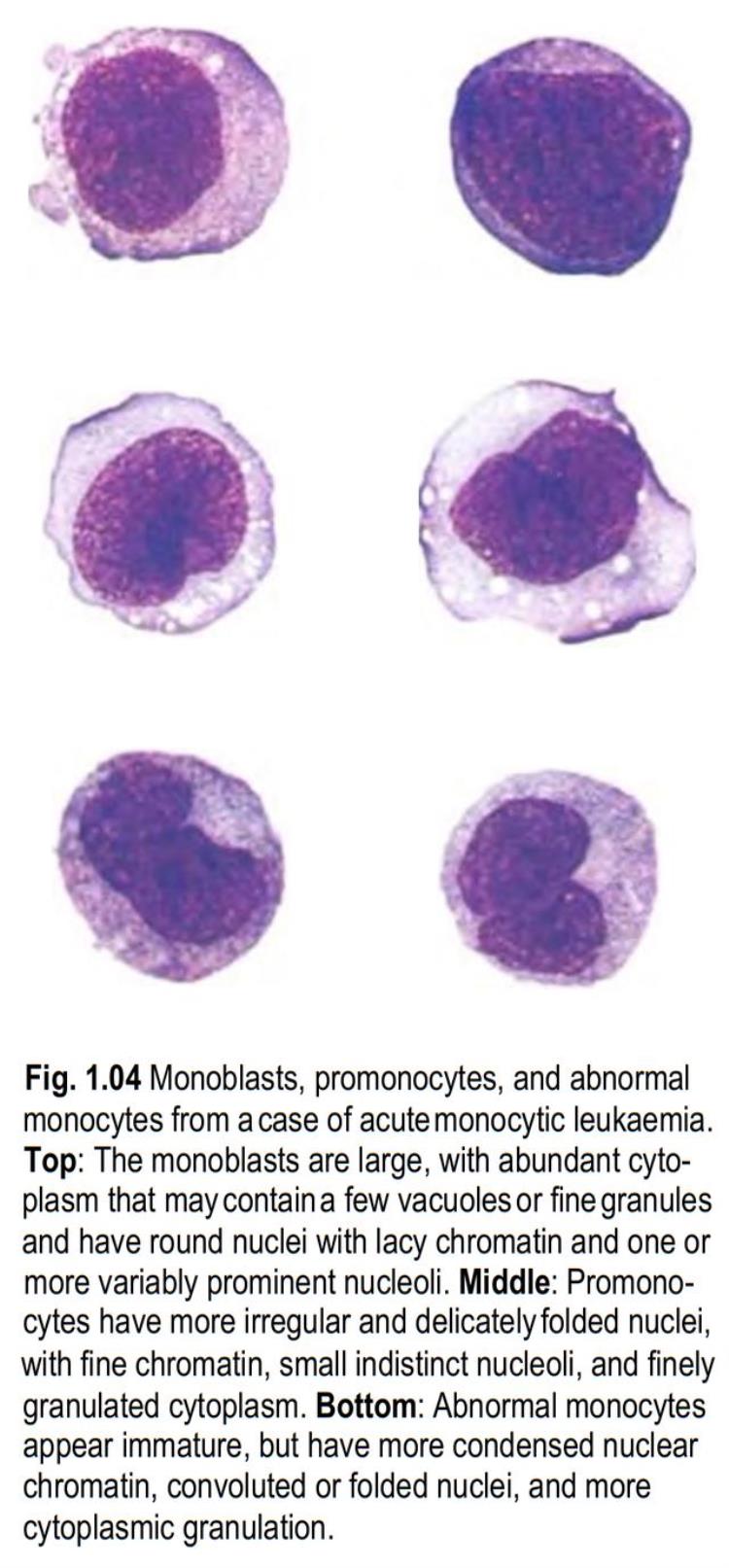
底部的两个细胞就是“异常单核细胞”。异常单核细胞显得不成熟,但核染色质更聚集,胞核扭曲折叠,并含有更多胞质颗粒。
WHO2016指出:区分幼稚单核细胞与更成熟但异常的白血病性单核细胞十分困难,但这是决定性的;因为确定一个病例是急性单核细胞白血病/急性粒-单核细胞白血病还是慢性粒-单核细胞白血病,往往取决于这两者的区分。
异常单核细胞的核染色质较幼稚单核细胞更为聚集,胞核有不同程度的扭曲凹陷折叠,胞质为灰色,有更丰富的淡紫色颗粒。核仁通常不见或模糊。异常单核细胞不应作为原始单核细胞的等同细胞。
《单核细胞及其前体细胞的形态学进展》中则指出:选择未成熟单核细胞这一术语,是因为它是纯粹的形态学术语,并不意味着它是白血病性的或者反应性的[5]。
【回顾总结】
回过头来再看这个病例:患者较为年轻,起病比较急,贫血和血小板减少较为严重,这些均支持急性白血病,而非慢性粒-单核系白血病。不难看出,对于单核系白血病的诊断,结合临床表现是非常重要的。
虽然WHO认为,FAB的AML-M4Eo是AML伴inv(16)(p13.1;q22)或t(16;16)(p13.1;q22);CBFB-MYH11的同义词[3],但笔者认为这一论述很值得商榷,因为根据文献报道,inv(16)或t(16;16);CBFB-MYH11也可见于FAB分型的M1、M2、无嗜酸性粒细胞增多的M4、M5[6-8]。
笔者遇到的这一例是更加罕见的情况,无论是外周血还是骨髓,均没有查见嗜酸性粒细胞;且免疫分型的结果甚至更支持CMML。
为何本例流式细胞分析中的原始细胞比例那么低?笔者也不是很清楚,不过,WHO造血与淋巴组织肿瘤分类(2016)提到,流式细胞术检测的原始细胞百分率不应用来代替肉眼观察:流式细胞术标本常常被血液稀释,并可受多种分析前易变因素的影响,比如不是所有的原始细胞都表达CD34[3]。也欢迎各位读者发表自己的看法。
因本例存在 8,患者的预后可能不太好[3]。
关于“异常(未成熟)单核细胞”,笔者个人理解,提出这一术语是为了避免因对幼稚单核细胞/成熟单核细胞产生错判,进而导致CMML和AML之间的误诊。
但笔者还是觉得,异常单核细胞在临床工作中的应用存在相当大的困难,大多数形态学工作者还是很难准确识别这一阶段,其对CMML和AML的区分恐怕作用不大。
这个案例再次说明,对于造血与淋巴组织肿瘤,只有结合MICM(形态学、免疫学、细胞遗传学、分子生物学)技术,才能给临床更精确的诊断。
参考文献
[1]周小鸽,陈辉树主译.造血与淋巴组织肿瘤病理学和遗传学[M].—北京:人民卫生出版社,2006.7
[2]周小鸽,陈辉树主译.造血与淋巴组织肿瘤WHO分类.—北京:诊断病理学杂志社,2011
[3]SwerdlowSH,Campo E,Harris NL, et al. (Eds) : WHO Classification of Tumours ofHaematopoietic and Lymphoid Tissues (Revised 4th edition). IARC:Lyon2017.
[4]中华医学会血液学分会白血病淋巴瘤学组.慢性粒-单核细胞白血病诊断与治疗中国指南(2021年版)[J].中华血液学杂志,2021,42(1):5-9.
[5]NareshKikkeri N,Morphological evaluation of monocytes and monocyteprecursors in bone marrow trephine biopsies - need for establishingdiagnostic criteria.[J] .Haematologica, 2009, 94: 1623-4.
[6]何亚香,薛永权,王红英等.伴有inv(16)重排的儿童急性髓系白血病的临床与实验研究[J].中华儿科杂志,2012,50(8):593-597
[7]吴珺,于水,陆爱东等.伴有inv(16)/CBFβ-MYH11阳性的儿童急性髓系白血病临床特点及预后研究[J].临床儿科杂志,2018,36(8):590-594,598.
[8]邬志伟,胡超杰,徐修才等.核心结合因子相关急性髓系白血病分子生物学及基因突变检测特点[J].白血病·淋巴瘤,2014,23(7):413-415,419.

文章评论